腹腔镜经尾侧-中间联合入路治疗右半结肠癌的疗效分析*
时间:2023-02-16 09:00:08 来源:千叶帆 本文已影响人
古建辉,李云涛△,王 蒙△,张晓洁
1.成都市第三人民医院 胃肠外科(成都 610031);
2.蚌埠医学院 生物化学与分子生物学教研室(蚌埠 233000)
流行病学调查[1]发现,结肠癌发病率在消化系统恶性肿瘤中排名靠前,其病情重、进展快,可严重威胁患者生命安全,故需尽早治疗。手术是治疗结肠癌的主要手段,能够延长患者生存时间。近年来,随着微创理念不断深入,腹腔镜技术开始在胃肠外科广泛应用,联合全肠系膜切除术已成为近年来研究热点[2]。由于右半结肠癌患者结肠解剖结构特殊,医生在手术入路选择上存在争议[3]。临床最早采用头侧或中央入路,虽可完整切除肠系膜、清扫淋巴结,但该项入路风险高、难度大,且易出血,故已被临床淘汰[4];
中间入路能够在充分暴露手术视野前提下,减少肿瘤组织残留,充分处理肿瘤血管,但该入路操作繁琐,对技术要求较高,尤其对于初学者,难以正确进入平面,导致系膜缺损,影响术后恢复[5];
尾侧-中间联合入路是近年来推广的一种入路方式,由尾侧入路演变而来,不仅降低了出血风险和操作难度,还可准确、快速进入右侧结肠后间隙,保持系膜完整性[6],但该入路方式起步较晚,效果仍处于探索阶段。因此,本研究通过比较腹腔镜经中间入路和尾侧-中间联合入路治疗右半结肠癌的疗效,以及两种入路对术后肿瘤标志物、免疫功能、胃肠激素的影响,以明确腹膜镜尾侧-中间联合入路治疗右半结肠癌的作用。
1.1 临床资料
将2018年1月至2021年5月成都市第三人民医院右半结肠癌患者109例作为研究对象,其中男61例,女48例,年龄47~71(58.63±6.41)岁,病程7~28(16.35±4.61)个月;
肿瘤部位:结肠肝区27例,升结肠部49例,回盲部33例;
Duke分期:A期48例,B期45例,C期16例。纳入标准:1)符合结肠癌诊断标准[7-8],且经电子结肠镜或MRI检查,明确诊断为右半结肠癌;
2)行右半结肠癌根治术,且符合腹腔镜手术指征[9];
3)肿瘤直径≤5 cm;
4)临床资料齐全。排除标准:1)术前存在腹部严重粘连、肿瘤已广泛浸润周围组织者;
2)合并肠梗阻或肠穿孔者;
3)既往有腹部手术史者;
4)腹腔种植转移者;
5)存在双重或多重癌症者。根据手术入路方式不同分为两组,对照组55例,采用经中间入路开展腹腔镜治疗,试验组54例,采用经尾侧-中间联合入路开展腹腔镜治疗。两组一般资料比较,差异无统计学意义(P>0.05)(表1),具有可比性。

表1 两组一般资料比较
1.2 手术方法
1.2.1 试验组 采用腹腔镜经尾侧-中间联合入路治疗。麻醉成功后,取头高足低位,截石位,主刀在麦氏点、脐下5 cm位置,戳卡在反麦氏点外上方腋前线位置。1名助手站于左侧脾曲,另1名助手站于右侧肝区。首先经中间入路,紧贴肠系膜上静脉向上分离解剖,清扫脂肪组织、右侧淋巴结;
随后经尾侧入路,切开背侧系膜(沿回肠末端),确定十二指肠水平部后,沿融合筋膜间隙(Toldt)向头侧分离,确定后腹膜间隙,显露胰头和右侧Toldt,再转中间入路,沿着肠系膜上静脉左侧结扎、离断回结肠血管,清扫淋巴结,处理各属支,最后游离肝区韧带和升结肠,在回盲末端15 cm以上处理回肠末端,并在脐上方做4 cm切口,端端吻合。
1.2.2 对照组 经中间入路开展腹腔镜治疗,体位、麻醉均与试验组相同。首先处理横结肠下区,切开回肠血管上方肠系膜,暴露Toldt,分别向左右拓展,游离回结肠动静脉,结扎离断右侧根部,向头侧分离,继续向右侧分离根部结肠中血管,显露胰腺颈部,进入后方胰腺,并确定Henle干汇入肠系膜上静脉处,将Henle干离断,最后分离系膜后方。随后解剖离断胃结肠韧带,自左向右切开横结肠系膜前叶,尽可能保留Henle干、右结肠静脉、胃网膜右静脉、结肠中静脉,进入Toldt,最后游离肝区韧带和升结肠,在回盲末端上15 cm离断回肠端,并端端吻合。
1.3 观察指标
1)比较两组围手术期各项指标;
2)比较免疫功能,使用流式细胞仪(BD中国分公司,上海)检测调节性T细胞(Treg)及辅助性T细胞Th17、Th2、Th1比例;
3)比较肿瘤相关因子、胃肠激素水平,抽取受检者肘静脉血5 mL,血清分离,离心10 min(转速3 500 r/min,离心半径10 cm),使用Unicel Dxl 800型号全自动生化分析仪(贝克曼公司,美国)检测人衰老关键蛋白1(FBLN1)、钙结合蛋白S100A9(S100A9)、糖类抗原199(CA199)、胃泌素(GAS)、胃动素(MTL)、抑胃肽(GIP);
4)比较术后切口感染、吻合口漏、肠梗阻、乳糜漏等并发症发生率。
1.4 统计学方法
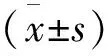
2.1 两组围手术期指标比较
两组术中出血量、手术时长、淋巴结清扫数差异均无统计学意义(P>0.05),试验组首次排气时间短于对照组(P<0.05)(表2)。
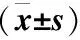
表2 两组围手术期指标比较
2.2 两组免疫功能指标比较
两组术前免疫功能各指标比较,差异无统计学意义(P>0.05),试验组术后14 d的Treg、Th17、Th2、Th1改善情况优于对照组(P<0.05)(表3)。

表3 两组免疫功能指标比较
2.3 两组肿瘤相关因子比较
两组术前肿瘤相关因子差异无统计学意义(P>0.05),试验组术后14 d的FBLN1、S100A9、CA199改善情况优于对照组(P<0.05)(表4)。
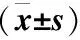
表4 两组肿瘤相关因子比较
2.4 两组胃肠激素比较
两组患者GIP、MTL、GAS分析,经球形检验结果显示不符合Huynh-Feldt条件,进一步重复测量方差分析显示,GIP、MTL、GAS在时间和分组的交互作用、时间因素上差异均有统计学意义(P<0.05)。两两LSD-t成对比较结果显示,术前胃肠激素水平差异均无统计学意义(P>0.05),而试验组术后各时间段GIP、MTL、GAS高于对照组(P<0.05)(表5)。
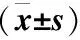
表5 两组胃肠激素比较
2.5 两组术后并发症比较
试验组并发症发生率低于对照组,差异有统计学意义(P<0.05)(表6)。

表6 两组术后并发症比较[n(%)]
右半结肠癌是胃肠道肿瘤常见的一类恶性肿瘤,原发于结肠右侧,早期可出现黏液血便、腹痛便血、排便习惯改变等症状,由于症状不具有特异性,易被患者忽视,导致病情加重,故需尽早诊断、治疗,从而降低病死率[10]。目前手术仍是右半结肠癌主要治疗方式,与传统开腹手术相比,腹腔镜具有住院时间短、恢复快、出血少的特点,逐渐得到业内同行认可,已成为结肠癌首选术式[11]。但由于右半结肠癌解剖结构较特殊,根治术操作复杂,易伤及相邻脏器和结肠的重要动脉,手术风险高,故临床多选择尾侧入路和中间入路,以降低手术风险[12]。然而,目前关于手术路径的选择仍存在争议。
本研究结果表明,两组术中出血量、手术时长、淋巴结清扫数比较差异无统计学意义(P>0.05),说明中间入路、尾侧-中间联合入路治疗均能够保证手术顺利开展。中间入路能够在充分暴露手术视野前提下,减少肿瘤组织残留,处理肿瘤血管,采用“由点到线,由线到面”的手术策略治疗,从而保证手术顺利开展[13]。但该项入路操作步骤繁琐,且受结肠解剖结构影响,易导致周围组织受损,故认为该项入路存在局限性,不利于广泛推广[14]。本研究结果也显示,试验组首次排气时间更短,说明尾侧-中间联合入路手术效果更佳,经尾侧入路能够更好地固定体位,提高手术的连续性和顺畅性,避免频繁更换体位,减少手术过程中对肿瘤组织的挤压,改善肠系膜游离,联合中间入路更符合“无直接接触”原则,促使胃肠功能恢复,缩短排气时间[15]。从安全性角度分析,联合入路并不会增加并发症的发生率,但本研究有3例患者出现并发症,对此需注意以下几点:发现肠梗阻小肠扩张明显,需先减压;
先行中间入路解剖,再以十二指肠水平为标志,尾侧入路分离右侧Toldt和胰头前间隙,最后处理各属支[16]。
有研究[17]表明,手术创伤不仅可引起强烈应激反应,还可影响免疫功能。而参与免疫功能的细胞主要为Treg和Th17。Th2细胞通过分泌IL-10、IL-6、IL-4等细胞因子发挥抑制免疫细胞作用;
Th1细胞通过分泌TNF-α、IL-15、IL-12等细胞因子发挥增强免疫作用。正常状态下,辅助性T细胞维持着平衡状态,一旦体内免疫系统紊乱,可导致Th1/Th2平衡失调。本研究中,两组术后Treg、Th17、Th2均较同组术前升高,而Th1降低,说明手术仍可对免疫系统稳态平衡造成一定影响,但试验组免疫指标稳定情况更优,说明尾侧-中间联合入路对免疫系统稳态平衡影响更小,利于术后恢复。分析原因为:经中间入路存在一定盲目性,可对肠系膜造成损伤,从而造成机体受损,损伤免疫功能,而尾侧入路在右半结肠系膜背侧进入,不仅不会受肠系膜肥厚、走行复杂、血管变异的影响,还有助于选择手术层面,减轻对血管、右半结肠系膜的损伤,联合中间入路,可在实现病灶彻底切除、淋巴结彻底清扫的基础上,减轻免疫功能损伤,且不会增加手术时间和术中出血量。另外,由于腹腔镜术中需在腹腔内建立CO2气体,可导致内脏神经损伤,影响胃肠蠕动和术后胃肠道功能。本研究中,术后1 d的GIP、MTL、GAS水平均较同组术前降低,证实腹腔镜手术对胃肠道可造成一定影响,而试验组术后1、14 d的GIP、MTL、GAS水平高于对照组,说明尾侧-中间联合入路对机体创伤更小,可减轻神经内分泌刺激和胃肠道受损,与以往研究[18]结果一致。此外,有研究[19]表明,肿瘤相关因子改变是评判肿瘤手术的关键指标。FBLN1、S100A9、CA199是结肠癌术后评估的重要肿瘤标志物。CA199高表达于结直肠癌,可反映肿瘤细胞转移和增殖情况,具有较强趋化作用;
FBLN1属于抑癌基因,与血管生成素结合可干扰细胞信号转导,影响肿瘤细胞生长。本研究中,试验组治疗后14 d的FBLN1、S100A9、CA199稳定情况优于对照组,说明尾侧-中间联合入路能有效切除病灶,改善肿瘤相关因子水平,与韩悦等[20]研究结果相似。分析原因为:中间入路虽符合“无接触”原则,优先处理离断血管,由下而上解剖,对血管变异处理具有优势,但该项入路存在进错层面风险,对手术视野暴露、解剖层面辨识要求较高;
而尾侧入路利于寻找解剖层面,避免系膜完整性和腹膜后器官损伤,但也存在缺陷,很难充分暴露良好的操作空间,易出现Henle干出血等并发症;考虑到两种入路均存在不足,因此将两者联合,能够起到相互弥补的作用,如在寻找右结肠后间隙时,可清晰观察尾侧入路层面,符合解剖优势,在拓展至十二指肠间隙后,回到中间入路,便可轻易与尾侧入路分离,贯穿右结肠后间隙,体现中间入路优势。
综上所述,尾侧-中间联合入路具有操作简便、手术时间短、风险低等优势,运用于右半结肠癌患者中效果明显,可减轻对胃肠道功能和免疫功能的影响,利于术后恢复。但本研究不足之处在于,未开展多中心、大样本研究,且未进行远期生存率随访,今后研究中应对此进行深入探讨。
猜你喜欢 肠系膜入路结肠 内侧与外侧入路TLIP阻滞联合PCIA在腰椎微创TLIF术中的应用对比颈腰痛杂志(2022年3期)2022-10-17新生儿先天性细小结肠症相关病因与影像表现福建医科大学学报(2022年3期)2022-09-10改良Henry入路治疗桡骨远端AO B型骨折的疗效分析中华骨与关节外科杂志(2022年1期)2022-08-31不同入路全髋关节置换术治疗股骨颈骨折的疗效比较临床骨科杂志(2022年2期)2022-05-10正中入路手术和肌肉间隙入路治疗壮族人群创伤性胸腰椎骨折的比较性研究中国典型病例大全(2022年9期)2022-04-19多层螺旋CT对肠系膜脂膜炎的诊断意义影像研究与医学应用(2022年4期)2022-03-29“肠系膜淋巴结炎”要治吗家庭用药(2018年7期)2018-09-19憩室炎,藏在肚子里的神秘疾病医食参考(2017年12期)2017-04-01一例猫巨结肠症的诊疗中国动物保健(2015年4期)2015-10-21多层螺旋CT对闭合性肠及肠系膜损伤的临床诊断中西医结合心血管病电子杂志(2014年6期)2015-03-31 相关热词搜索:疗效,腹腔镜,结肠癌,






